|
ÍNDICE
301.
LESIONES ORGÁNICAS CAUSADAS POR LA ENTAMOEBA HISTOLYTICA
Son
básicamente de dos tipos. La que afecta al intestino se
denominan amebiasis intestinal. Si afecta por siembra
directa o por vía hemática a otros órganos o sectores de
la economía humana, la llamamos amebiasis
extraintestinal.
La
presencia de una amebiasis intestinal no descarta que
exista una complicación extraintestinal pudiendo
coexistir las dos al mismo tiempo. Debemos saber que una
manifestación intestinal mal diagnosticada e
incorrectamente tratada puede ser la causa de una
localización extraintestinal del protozoario.
Las
principales lesiones orgánicas causadas por la ameba
histolytica son:
a)
Colitis amebiana y
amebiasis intestinal
b)
Perforación intestinal,
colon tóxico y peritonitis amebiana
c)
Granulomas amebianos colónicos
d)
Absceso hepático amebiano
e)
Amebiasis pericárdica
f)
Meningoencefalitis amebiana
g)
Lesiones pulmonares por
amebas
h)
Lesiones en el bazo por
amebas
i)
Lesiones renales amebianas
j)
J. Localizaciones amebianas
en piel y mucosas
301.
a. COLITIS AMEBIANA Y AMEBIASIS INTESTINAL
Las
amebas patógenas, es decir las que son capaces de
provocar enfermedad son las histolyticas, responsables
directas de gran cantidad de cuadros diarreicos que
aparecen y desaparecen hasta que se cronifican en
ciertos casos, o son de presentación brusca con cuadros
agudos en la mayoría de las ocasiones.
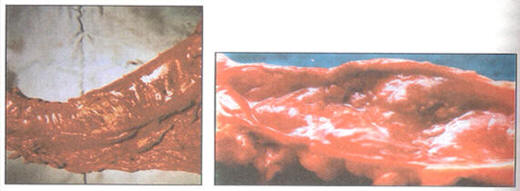
Figura N° 21: Colitis amebiana con perforación
intestinal.
No
siempre podemos encontrar a pacientes con cuadros
disentéricos que se presentan con moco, sangre y
sintomatología de pujo y tenesmo rectal. Muchas veces la
ameba no ha causado ulceraciones sino simplemente
inflamaciones colónicas, en cuyo caso el cuadro clínico
suele ser poco importante. Si el daño es menor
posiblemente no exista alteración del estado general del
paciente ni signos de deshidratación hidroelectrolítica
y solo encontraremos molestias como: dolor tipo cólico
en el abdomen, aumento de los ruidos y gases
intestinales, eliminación importante de flatos, urgencia
en la necesidad de evacuar sensación de no haber
evacuado completamente, percepción de plenitud incluso
tras la ingesta de una escasa cantidad de alimentos,
astenia, anorexia y lógicamente despeños diarreicos que
muchas veces se autolimitan.
El
grado de agresión en el intestino aumenta cuando además
de la primo inflamación ya existen laceraciones y aún
ulceraciones en la mucosa. Este tipo de amebiasis
intestinal provocará una mayor sintomatología, cursando
con deposiciones diarreicas que se acompañan de
eliminación de moco, sangre, pujo y tenesmo rectal
(Figura N° 21). Los dolores abdominales de tipo
retortijón son más frecuentes y hay alteraciones en el
estado general del paciente al que se le observa decaido
y febril. Dependiendo de la gravedad y frecuencia de las
deposiciones presentará un mayor o menor grado de
deshidratación y desequilibrio hidroelectrol ítico.
301.b. PERFORACIÓN INTESTINAL, COLON TÓXICO Y
PERITONITIS POR AMEBIASIS COMPLICADAS
Es un
hecho cierto y comprobado que la amebiasis intestinal o
la colitis amebiana, pueden ser los primeros estadíos de
una complicación intestinal de consecuencias graves.
Existen cuadros clínicos que conocemos con el nombre de
Disentería Amebiana Fulminante, muchas veces mortal y
que se caracteriza por su presentación brusca. Por lo
general, además de la ameba histolytica se encuentran
otro tipo de bacterias patógenas que causan daño en la
estructura intestinal. En estos casos el enfermo se
deteriora rápidamente. La gran pérdida de líquidos y
electrolitos da lugar a deshidratación y la gravedad de
la infección conduce a una sépsis.
Esta
invasión colónica mixta (amebiana-bacteriana) puede
originar perforaciones intestinales y el llamado Colon
Tóxico Amebiano. Cuadro clínico muy grave pues se trata
de un intestino inflamado e infectado en cuyo interior
se encuentran heces lo que aumenta el riesgo. Si ha esto
se añade que se afecta generalmente un organismo
debilitado, la sépsis es la lógica consecuencia en la
evolución de la enfermedad (Figura N° 22). Esta conlleva
a que sistemas como el cardio pulmonar y el renal se
afecten, dando lugar a un fallo multiorganico que de no
controlarse a tiempo termina con la vida del enfermo. El
cuadro clínico es mas severo y grave en niños y adultos
desnutridos, diabéticos, hipoproteinémicos,
inmunodeprimidos y sobre todo en ancianos.
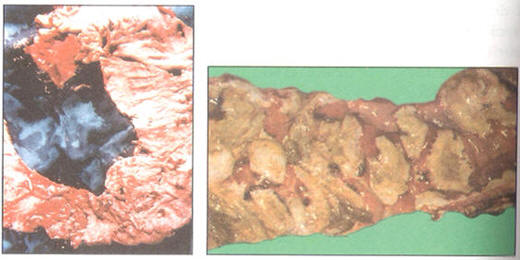
Figura N° 22: Colon tóxico amebiano
El
apéndice, localizado en el ciego, es una formación
anatómica que constituye una de las principales causas
del abdomen agudo quirúrgico y por tanto una de las
intervenciones que más se realizan. Una apendicitis
tratada a tiempo no constituye mayor riesgo quirúrgico,
sin embargo cuando está perforada es responsable de
procesos de peritonitis de evolución variable y muchas
veces muy graves. La razón es simple: el contacto o la
contaminación de pequeñas cantidades de heces en el
interior de la cavidad abdominal causa transtornos
infecciosos que pueden ser severos. La apendicitis como
tal puede también ser consecuencia de una invasión
amebiana que produzca lesiones a este nivel. Estas
pudieron pasar por una simple inflamación que llegó a
una apendicitis habitual que ocasionalmente pudo hasta
ser tratada quirúrgicamente, o, apendicitis que llegaron
a perforarse por acción amebiana (Figura N° 23).
Evidentemente, el simple examen visual de la pieza
resecada no permite diferenciar uno u otro tipo de
apendicitis o de perforación apendicular, pero lo que sí
está claro es que la cobertura antibiótica, en base a
medicación del tipo del Metronidazol usado por vía
intravenosa junto con agentes que actúen contra gram
positivos y negativos aerobios, es una alternativa
válida que debe indicarse en casos de duda diagnóstica y
además como medida complementaria luego de la cirugía.
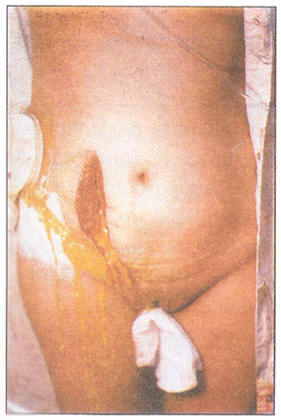
Figura N°23: Apendicitis amebiana perforada
En
casos de apendicitis perforada y complicada con signos
de peritonitis, no necesariamente debemos esperar a que
llegue el informe histopatológico para comenzar el uso
de antibióticos. Se debe utilizar una terapia triple, (cefalosporinas
de cuarta generación, metronidazol y aminoglucósidos).
En otros casos el Ertapenem Sódico ha dado excelentes
resultados. Esta cobertura, además de los lavados de la
cavidad y drenaje de la misma, garantizan una mejor
evolución del paciente.
En la
amebiasis colónica las perforaciones son muy graves y el
problema se vuelve crítico cuando la ameba invasora se
acompaña de infecciones bacterianas sobreañadidas que
terminan por destruir las estructuras y capas del colon
en toda su extensión . En esta condiciones la falta de
irrigación y la infección comienzan a degenerar los
tejidos y se produce lo que llamamos Colitis Amebiana
Necrotizante. En este caso las lesiones y perforaciones
suelen ser múltiples y a cualquier nivel (colon
ascendente, transverso o descendente), comprometiendo
gravemente el estado general del enfermo. El segmento
que en forma más frecuente se afecta con esta
complicación es el colon derecho, la mortalidad aún en
tratamientos agresivos es alta, cercana al treinta por
ciento. (Figura N° 24)
El
colon infectado y alterado por todas estas causas es un
foco infeccioso que debe ser resecado en forma completa
(Proctocolectomía), seguido de una terapia con apoyo
nutricional y tratamiento antibiótica triple. Esta es la
única posibilidad que tiene el paciente de sobrevivir,
aunque la ileostomía definitiva es una molestia que
deberá llevar el resto de su vida y que es motivo de
cuidados especiales, tanto dietéticos como cutáneos en
la piel circundante al estoma.
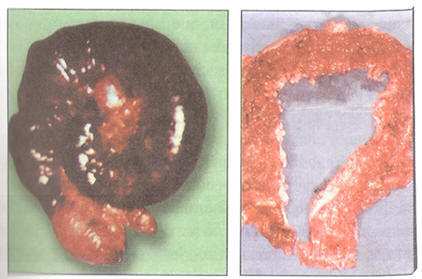
Figura N° 24: Colon Tóxico Amebi ano
Es
lamentable que una persona que padeció una simple
parasitosis que pudo ser controlada a tiempo se pueda
complicar de tal manera que su vida este en peligro, se
mutile su intestino grueso o se encuentre limitado el
resto de su vida. Por otra parte, la colostomía en
pacientes varones da lugar en la mayoría de los casos a
impotencia erectil. Ello es debido a que al resecarse el
recto se afectan las estructuras nerviosas vecinas,
responsables de la erección . A consecuencia de una
ileostomía definitiva se presenta alrededor de esta,
verdaderas quemaduras en la piel a consecuencia del
ácido que se encuentra en el líquido intestinal que a
nivel del ileon terminal es importante. La ausencia
definitiva del segmento colónico encargado de recuperar
el agua para el metabolismo normal, es otra de las
deficiencias que deberá superarse con la administración
adicional de líquidos y dietas de acuerdo a las
necesidades de cada paciente.
Una
amebiasis de este tipo y un colon tóxico amebiano, son
transtornos graves y el paciente aún salvando su vida,
sufrirá complicaciones y limitaciones que bien pudieron
evitarse con una sospecha diagnóstica que conlleva
tratar una parasitosis que en su comienzo es de fácil
control. Aún cuando se viva en zonas donde aparentemente
no existen amebas en la misma proporción que en otras,
no se está exento a padecerlas. La amebiasis tiene una
distribución universal y no respeta condición social,
raza, edad, sexo, ni forma de vida.
La
frecuencia con que se viaja a lugares exóticos donde las
condiciones de habitabilidad no son las adecuadas y
donde el agua no es correctamente tratada, siempre
supondrá el riesgo de contagio. El criterio clínico del
médico que conoce la enfermedad es de gran valor.
Cualquier diarrea por pequeña que parezca debe ser
investigada, más aún si existe el antecedente de
traslados a áreas donde las condiciones de salubridad no
son adecuadas.
La
sospecha diagnóstica de amebiasis debe complementarse
con los exámenes de laboratorio. No se justifican
ciertas complicaciones cuando se cuenta con tantas
posibilidades diagnósticas y terapéuticas.
Las
complicaciones de la ameba histolytica pueden
presentarse de diferente magnitud de acuerdo a la altura
y profundidad de las diferentes capas del intestino
grueso afectado, de allí puede difundirse y alterar
otros sistemas dando lugar a siembras y complicaciones
mucho mas graves. Es necesario insistir en las
diferentes formas de presentación de las amebiasis
intestinales que pueden incluso llegar a producir
perforaciones intestinales. Para que ello suceda, la
agresividad de la ameba histolytica pudo haber sido
favorecida por la presencia adicional en el intestino
grueso de otras bacterias que además del protozoario son
las causantes de las colitis mixtas. La perforación y la
peritonitis, consecuencia de estas infecciones, son
graves. Si se presenta adicionalmente un colon tóxico,
éste puede ser la causa de la muerte del paciente. La
única posibilidad en estas condiciones es la resección
del colon pues se constituye en un elemento tóxico que
causa sépsis. El éxito terapéutico dependerá entonces
de: a) la rapidez con que se tomen las Jecisiones, b) la
adecuada intervención quirúrgica que se realice y c) del
.:orrecto manejo pre y postoperatorio.
Tan
importante como una buena intervención quirúrgica es
mantener al paciente en las mejores condiciones
generales, con una correcta cobertura antibiótica. Ello
supone considerar gérmenes gram positivos, negativos,
aerobios y anaerobios que pueden complicar la evolución.
La
posibilidad de que la amebiasis alcance todas las capas
del intestino grueso, supone que puede causar
perforaciones a cualquier nivel y en cualquier parte de
su extensión. Las resecciones intestinales que se
realizan cuando los procesos han avanzado en forma
alarmante, no tendrían buenos resultados si no fueran
complementadas por soportes nutricionales adecuados a
cada paciente, la utilización de un tratamiento
antibiótico apropiado y la monitorización que permita
corregir las alteraciones que se vayan presentando.
301.
c. LOS GRANULOMAS AMEBIANOS EN EL COLON
En el
colon y no solo en la región apendicular se pueden
presentar Granulomas, también llamados Anzebomas que son
lesiones limitadas, generalmente de bordes lisos. No
suelen causar perforaciones intestinales pero producen
pequeños acúmulos parecidos a tumoraciones, de origen
amebiano. Si no se complican con la presencia de
bacterias, son formaciones susceptibles de tratarse
clínicamente mediante el uso de antiamebianos de acción
intraluminal y sistémica.
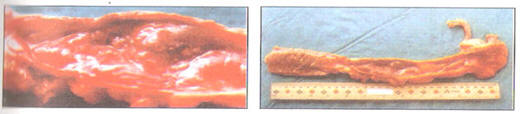
Figura N° 25: Ameboma en el Colon Ascendente
El
ameboma se presenta con mayor frecuencia en el ciego,
región anatómica que por vecindad con el apéndice puede
en ciertos casos generar dudas diagnósticas. No son
pocos los casos en que se ha descubierto un ameboma
siendo el diagnóstico inicial una apendicitis. Esta
localización complica el tratamiento toda vez que un
ameboma no complicado es susceptible de tratamiento
clínico. También se puede localizar en sigmoides y
recto, en estos casos se encuentran paredes intestinales
engrosadas, fibrosas, con infiltración de eosinófilos,
plasmocitos, linfocitos y generalmente ausencia de
trofozoitos en la masa fibrosa. (Figura N" 25)
No es
infrecuente que en el curso de un estudio colonoscópico
el coloproctólogo o el endoscopista se encuentren con un
ameboma en cualquier segmento del colon (más frecuentes
en el ascendente), estos al ser detectados deben ser
tratados inmediatamente. Solo las perforaciones
intestinales por esta causa deben tratarse
quirúrgicamente realizándose limpiezas, resecciones e
incluso ostomías temporales.
301.
d. EL ABSCESO HEPÁTICO AMEBIANO
Debemos insistir que la entamoeba histolytica puede
emigrar por vía hematógena a otras localizaciones,
especialmente al tejido hepático donde la destrucción
tisular forma un verdadero absceso. Si el diagnóstico es
incorrecto y no se efectúa el tratamiento adecuado puede
ser causa de múltiples complicaciones e incluso la
muerte. En la actualidad los métodos diagnósticos y los
fármacos de que disponemos ha hecho que se baje la
mortalidad por esta enfermedad (Figura N° 26)
Las
localizaciones extraintestinales de la E. Histolytica,
en este caso el absceso hepático amebiano, no se produce
por siembra directa del protozoario. Es el resultado de
una diseminación del mismo a partir de un foco primario
localizado en la luz intestinal. No todos los abscesos
van precedidos de sintomatología intestinal importante,
pero se puede demostrar que existió la invasión amebiana
por pruebas de inmunodifusión en gel que son positivas a
la presencia de anticuerpos antiamebianos. La presencia
de E. Dispar por ejemplo, que no invade tejidos, no
produce inflamación ni respuesta inmunológica en el
huésped.
En
sus primeras etapas el absceso hepático produce
sintomatología dolorosa localizada en el cuadrante
superior derecho del abdomen, fiebre, malestar general,
astenia, anorexia y palidez generalizada. Dependiendo
del grado de afectación hepática puede haber ictericia
detectable en las escleróticas oculares e incluso en la
piel.
No
solo puede haber siembras amebianas hepáticas por vía
hematógena; también por vecindad, por extravasaciones
amebianas o más aún tras una perforación intestinal por
lesiones del tipo del ameboma, en especial en regiones
cercanas al ángulo hepático o porción terminal del
ascendente e inicios del transverso. Así alcanzan el
tejido hepático que por su buena irrigación se
constituye en una localización idónea para el desarrollo
de los trofozoitos amebianos.
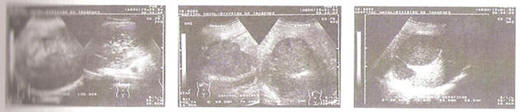
Figura N° 26: Evolución de un absceso hepático amebiano.
En el primer estudio se aprecia una lesión de bordes mal
definidos y contenido heterogéneo; en la siguiente a los
seis días y con tratamiento a base de Metronidazol y
Emetina, se aprecian los bordes abscesales mejor
definidos; el contenido no es tan heterogéneo con un
diámetro de 9 cm., en el lóbulo derecho. Dos meses mas
tarde se observan nítidamente dos lesiones por absceso
hepático amebiano con bordes bien definidos, contenido
homogéneo, con licuefacción total del absceso que esta
en vías de resolución. (Serie cortesía del Dr. Hugo
Vejar; Jefe de la División de Imágenes del Hospital
Naval-Guayaquil)

Figura N°27: Lesión en piel intercostal secundaria a un
absceso hepático amebiano abierto a pared. Tomado de:
Cabrera J., Robles G., Ponce C.; Absceso hepático
abierto a pared costal. A propósito de un caso. Hospital
Aurelio Valdivieso; Oaxaca- México; Tribuna Médica N°
32; Tomo III; 2 Número; Junio 1979
La
formación de la colección achocolatada de los abscesos
hepáticos amebianos se debe a que existen enzimas como
la cisteínproteinasa con actividad lítica importante,
que es liberada al medio de manera activa. Enzimas como
las diaforasas, deshidrogenasa médica, la deshidrogenasa
succínica y la fosfoglucomutasa, hialuronidaza,
glutaminasas y gelatinosas también se encuentran y
tienen gran poder de destrucción tisular, son liberadas
al medio de manera pasiva cuando el parásito muere.
Estas últimas provocan una licuefacción con destrucción
de la microcirculación local. Así se forma una cavidad
con escasa reacción inflamatoria en sus márgenes pero
llena de un líquido que es el residuo de una hemorragia
interna del tejido hepático parcialmente digerido. El
absceso hepático amebiano se presenta pastoso,
achocolatado, sin mal olor, aséptico desde el punto de
vista bacteriológico y formado por esta reacción de
invasión hepática y muerte amebiana. Esta respuesta
inmune del huésped se realiza por sobrecrecimiento de la
población amebiana unida a la incapacidad del medio para
aportar nutrientes adecuados al total de la población
amebiana. En casos de abscesos mixtos amebianobacteriano,
se produce la consecuente inflamación y destrucción de
los bordes de la cavidad, formación de colecciones
purulentas mal olientes de mal pronóstico.
Solo
un veinte por ciento de pacientes con absceso hepático
amebiano tienen antecedentes de cuadros clínicos de
amebiasis intestinal importantes. El ochenta por ciento
restante ha presentado la colección hepática sin que
existan antecedentes intestinales que llamen la
atención. Los trabajos de Ravdin demostraron que la
ameba histolytica necesita adherirse a las células
blanco por medio de filamentos bioquímicos, creados por
la fusión que se hace con la GIAP a su molécula blanco
(galactosa o N-acetil-galactosamina). De esta manera se
produce la lesión celular. Existe otra lectina parecida
la SREHP (proteina rica en serina) un polipéptido
también aislado en la superficie de entamoebas
histolyticas patógenas, sirven para fijar al protozoario
a las células de la mucosa del colon o a las hepáticas.
301.
e. AMEBIASIS PERICÁRDICA
Es
una complicación rara, grave, generalmente secundaria a
la ruptura de un absceso hapático amebiano del lóbulo
izquierdo. Los pacientes presentan signos de
insuficiencia cardíaca con disnea, ortopnea y
taquicardia. Ocasionalmente se presentan manifestaciones
de taponamiento cardíaco, shock y muerte. Son cuadros de
presentación súbita.
Solo
un tres por ciento de abscesos hepáticos amebianos se
complican con una amebiasis pericárdica y un derrame
pericárdico reactivo y aséptico. Un uno por ciento lo
hace con ruptura del absceso hacia la cavidad
pericárdica y pleural, en cuyo caso la gravedad es
mayor. El diagnóstico, además de la comprobación de la
presencia de la ameba y de las pruebas inmunológicas,
debe complementarse con la ecocardiografía y la
pericardiocentesis guiada por ultrasonido.
301.
f. MENINGO ENCEFALITIS AMEBIANA
Se
trata de una complicación muy rara y grave. La ameba
histolytica puede alcanzar el tejido nervioso y
específicamente el área cerebral. Los transtornos que se
han observado van desde meningitis a lesiones
neurológicas permanentes que pueden evitarse con un
diagnóstico y tratamiento adecuados. (Figura N° 28)
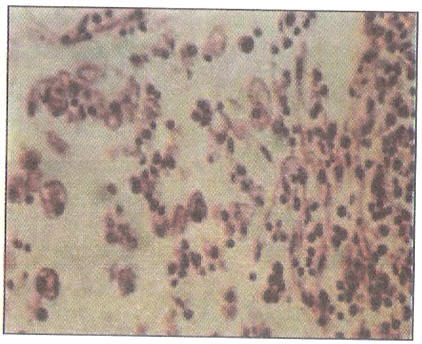
Figura N° 28: Placa de una meningoencefalitis amebiana
El
tejido nervioso a diferencia del hepático no se
regenera. Las secuelas que se presenten dependerán del
área afectada. Así se observan alteraciones de la
función motora, el habla y el tono muscular de miembros
superiores o inferiores. Las pruebas inmunológicas y los
estudios de laboratorio, tomográficos o de resonancia
pueden detectar en su inicio, contaminación amebiana o
pequeñas colecciones.
301.
g. AFECCIONES PULMONARES POR AMEBAS
Esta
complicación se presenta básicamente por dos causas: la
llegada al tejido pulmonar de la ameba por vía hemática
o la invasión amebiana secundaria a un absceso hepático
que se rompe a la cavidad pleural y llega a los pulmones
(Figura N° 27). En el primer caso la sintomatología esta
caracterizada por tos con expectoración purulenta o muco
sanguinolentas y mal estado general. En el segundo caso
existe el antecedente de la sintomatología ligada a
alteraciones hepáticas y rranstornos gastrointestinales
previos a la expectoración de las mismas
características. Muchas veces acompañadas de dolor
punzante en la cara anterior y posterior del tórax.
La
sospecha diagnóstica permite confirmar estas
complicaciones mediante la radiografía simple,
broncoscopía con toma de muestras para estudios de
laboratorio, tomografía, resonancia y métodos indirectos
que demuestran la actividad amebiana en el organismo.
301.
h. LESIONES AMEBIANAS EN EL BAZO
Este
órgano puede verse afectado de forma muy esporádica por
la acción de la ameba histolytica. Esta llega en forma
de trofozoito utilizando la vía hemática a la que tiene
acceso por cualquier laceración o ulceración que se
encuentre en el intestino grueso. Las lesiones hepáticas
del lóbulo izquierdo pueden a través de la vena
esplénica llegar al bazo y dar lugar a una siembra.
Afortunadamente los abscesos hepáticos en este lóbulo
son menos frecuentes.
En
términos generales la ameba puede emigrar de un sitio a
otro siempre y cuando el trofozoito haya alcanzado el
torrente circulatorio. Las siembras por extravasación o
perforaciones de un ameboma de segmentos cercanos al
ángulo esplénico o próximos a él en la región terminal
del transverso o inicios del descendente son raros, pero
posibles. La lesión inicial en estos casos sería en la
mucosa, luego en la sub mucosa, muscular, serosa y
finalmente la peritonitis que agrava la evolución del
enfermo.
La
sintomatología de las localizaciones esplénicas cuando
no se relacionan con peritonitis, son muy exíguas. Se
producen alteraciones en el estado general, malestar,
fiebre y ocasionalmente puede existir dolor a la puño
percusión en el área esplénica. De la misma manera
mediante estudios clínicos y de laboratorio se puede
demostrar la presencia del parásito o de sus secuelas.
301.
I. LESIONES RENALES AMEBIANAS
De
forma poco frecuente los trofozoitos de la ameba
histolytica pueden alcanzar los riñones por vía
sanguínea, son pacientes que tienen antecedentes de
enfermedad amebiana intestinal mas o menos grave. Cuando
esto sucede se encuentran cuadros de disuria, oliguria,
hematuria, acompañados de malestar general, fiebre y
deterioro del estado general.
Los
exámenes de laboratorio tal como las pruebas de
inmunofluorescencia en sangre, pruebas inmunológicas y
estudios clínicos, así como la ecografía, tomografía o
resonancias deben realizarse ante la sospecha
diagnóstica "fundamentada" de esta patología.
301.
j. LOCALIZACIONES AMEBIANAS EN PIEL Y MUCOSA DE ÓRGANOS
GENITALES
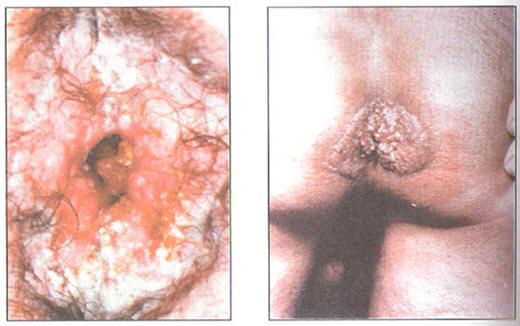
Figura N° 29: Lesiones peri anales en las que se aisló
trofozoitos de amebas histolyticas
Dentro de los múltiples órganos y sistemas a los que
puede afectar la entamoeba histolytica, se encuentran la
piel y mucosas de la región genital. Esta localización
se ve en especial en niños o niñas que tras un cuadro
disentérico grave, por vecindad de las áreas señaladas
estas pueden ser invadidas por los trofozoitos de la
ameba histolytica. En este caso serían siembras
secundarias a un cuadro intestinal de diferente
gravedad, que han afectado la mucosa ano rectal y piel
por expansión y por vecindad.
Las
siembras directas por contacto sexual que involucran el
asentamiento del trofozoito de la ameba directamente en
la mucosa ano rectal son raras, pero posibles. (Figura
N° 29)
La
característica migratoria de la ameba, que se mueve en
base de pseudópodos, facilita que estas lesiones se
produzcan. Son siembras que se hacen por adyacencia o
facilitadas por el rascado que provoca laceraciones y
pequeñas ulceraciones. Pueden también ser el asiento de
otro tipo de infecciones sobreañadidas por gram
positivos y hongos. Se han comunicado casos de
ulceraciones amebianas en párpados que son secundarios a
este tipo de siembras directas por rascado. (Figura N°
30)
La
piel y mucosa rectal pueden verse comprometidas e
incluso la mucosa vaginal en pacientes del sexo
femenino. En ciertos casos se ven afectados tejidos mas
profundos como el cuello del útero, donde la ameba
encuentra las condiciones apropiadas para su desarrollo.
En ese lugar existe gran cantidad de moco útil para su
mantenimiento y desarrollo. Las lesiones genitales
externas en el sexo masculino no son frecuentes, aunque
pueden ser sembradas incluso por contacto sexual en la
mucosa urogen ital. (Figura N° 31)
El
diagnóstico se realiza por visualización directa de las
lesiones de tipo ulceroso con un fondo gris amarillento
y bordes esfacelados que sangran fácilmente al contacto.
Se debe tomar una muestra para cultivo que confirmara la
presencia del protozoario o visualizaciones directas al
microscopio de frotis de las lesiones donde se pueden
identificar los trofozoitos jóvenes. (Figura N° 32)
|
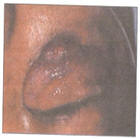
Figura N° 30: Lesiones parpebrales por
ameba histolytica.
Tomada de: Galarza C., Larrea E,
Kamakava H.; Amebiasis cutánea de vida
libre; Hospital Nacional Dos de Mayo;
Dermatología; Perú; 7: 65-9 |
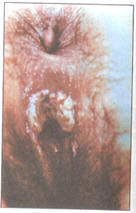
Figura N° 31: Localización
extraintestinal de la entamoeba
histolytica, en este caso en mucosa
vaginal donde ha producido una
ulceración por acción directa de los
trofozoitos. |
|
|
|
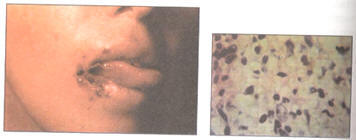
Figura N° 32: Lesiones ulcerosas de
comisuras de los labios
en las que se cultivó ameba histolytica.
Cortesía del Dr. Wilfrido Martínez. Servicio
de Dermatología del Hospital Naval de
Guayaquil |
El
tratamiento en estos casos, además de antisépticos y
medicación antiamebiana tópica, necesariamente debe
asociarse al uso de antiamebianos de acción sistémica
puesto que la presencia intestinal del parásito es muy
alta.


Dirección:
Hospital Clínica Kennedy Alborada. Calle
Crotos y Av. Rodolfo Baquerizo. Torre Norte.
Oficina # 210.
Teléfono:
(593-4)
223 9371
Celular:
099 774 261
(Movistar) /
094 012 161
(Porta)
|